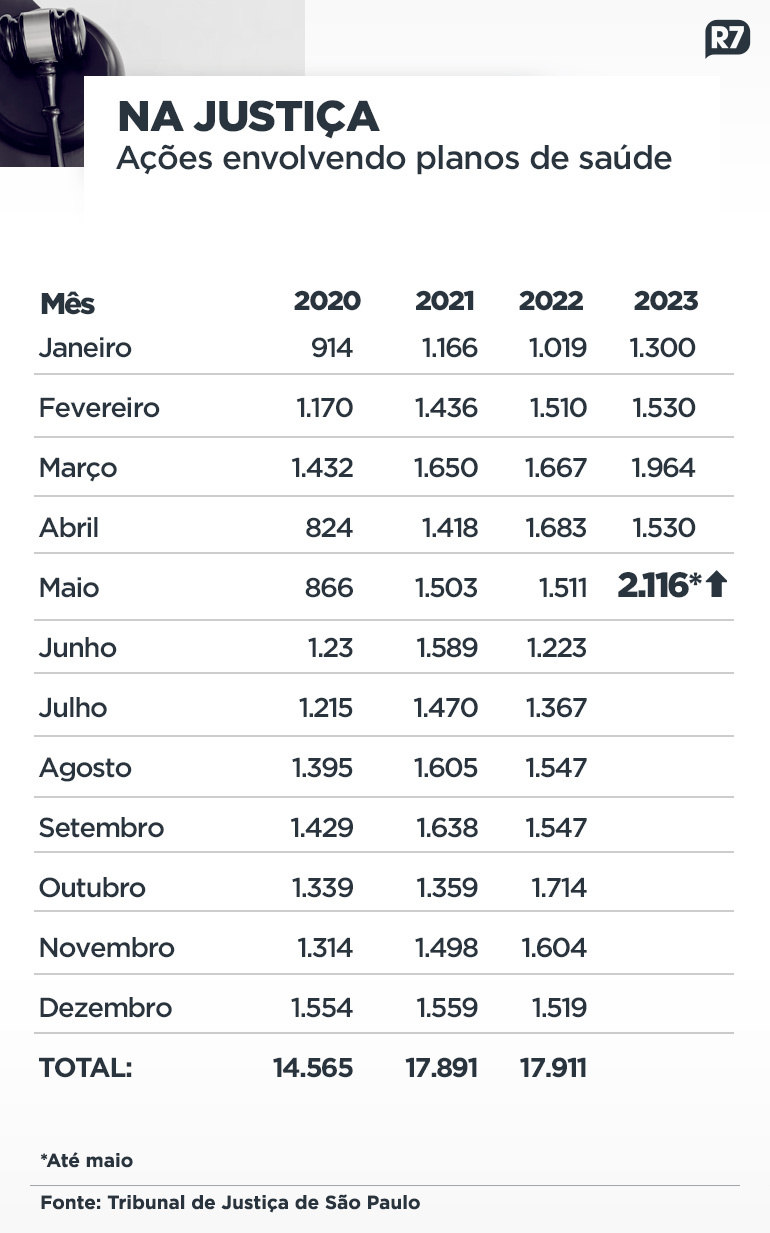
As ações na Justiça contra os planos de saúde dispararam em maio deste ano. Segundo levantamento do TJ-SP (Tribuna de Justiça de São Paulo), foram registradas 2.116 ações no mês, um aumento de 40% em relação ao mesmo período de 2022, quando havia 1.511 processos em primeira instância.
As ações são gerais, o que inclui exclusão de coberturas ou negativas de tratamento, reajuste de mensalidades por causa de mudança de faixa etária, de sinistralidade ou de aumentos em contratos coletivos.
A primeira instância é a porta de entrada do Judiciário brasileiro. Todas as ações iniciam sua tramitação nesse nível. Quando o parecer do juiz não é favorável ao interesse do autor ou da parte contrária ao processo, ambos podem entrar com um recurso, e então a ação será analisada pela segunda instância.
Comparando os número de ações dos cinco primeiros meses do ano desde 2020, em 2023 houve um aumento 62,1%. Com relação ao mesmo período de 2022, janeiro a maio deste ano teve uma alta de 14,2%.
A primeira instância é a porta de entrada do Judiciário brasileiro. Todas as ações iniciam sua tramitação nesse nível. Quando o parecer do juiz não é favorável ao interesse do autor ou da parte contrária ao processo, ambos podem entrar com um recurso, e então a ação será analisada pela segunda instância.
Comparando os número de ações dos cinco primeiros meses do ano desde 2020, em 2023 houve um aumento 62,1%. Com relação ao mesmo período de 2022, janeiro a maio deste ano teve uma alta de 14,2%.
ANS
Segundo a ANS (Agência Nacional de Saúde Suplementar), o setor tem mais de 50,6 milhões de beneficiários em planos de assistência médica, mais de 31 milhões de beneficiários em planos exclusivamente odontológicos e 679 operadoras de planos de saúde ativas com beneficiários.
A agência afirma que é o principal canal de recebimento de demandas de usuários de planos de saúde no país e que atua na intermediação de conflitos entre beneficiários e operadoras. A medida é feita por meio da NIP (Notificação de Intermediação Preliminar), ferramenta criada para agilizar a solução de problemas relatados pelos consumidores. Segundo a ANS, ela conta com mais de 90% de resolução.
“Pela NIP, a reclamação registrada nos canais de atendimento da agência é automaticamente enviada à operadora responsável, que tem até cinco dias úteis para resolver o problema do beneficiário, nos casos de não garantia da cobertura assistencial, e até dez dias úteis em casos de demandas não assistenciais. Se o problema não for resolvido pela NIP, poderá ser instaurado processo administrativo sancionador, que pode resultar na imposição de uma série de sanções à operadora, destacando-se, entre elas, a aplicação de multa”, explica a agência reguladora.
A ANS afirma que realiza fiscalização rigorosa do setor e vem implementando aprimoramentos em seus normativos para que as operadoras entreguem os produtos contratados, incentivando-as a prestar serviços mais qualificados aos beneficiários de planos de saúde.
Entre as medidas está o Programa de Monitoramento da Garantia de Atendimento, que acompanha o desempenho do setor e atua na proteção dos beneficiários, suspendendo temporariamente a comercialização dos planos em razão de reclamações assistenciais.
A agência orienta os usuários que enfrentam problemas de atendimento para que procurem inicialmente a operadora para que ela resolva o problema, e, caso não tenha a questão resolvida, registre reclamação na ANS.
Canais de atendimento
• Formulário eletrônico Fale Conosco na Central de Atendimento ao Consumidor
• Central de atendimento para deficientes auditivos: 0800 021 2105.
• Núcleos da ANS existentes nas cinco regiões do país. Confira aqui as unidades com atendimento presencial e faça o agendamento online.
• Disque ANS (0800 701 9656): atendimento telefônico gratuito, de 2ª a 6ª feira, das 8h às 20h, exceto feriados nacionais.
PortalCorreio

 Foto: Edilson Rodrigues/Agência Senado
Foto: Edilson Rodrigues/Agência Senado Foto: Pedro Ladeira/Folhapress
Foto: Pedro Ladeira/Folhapress Foto: Ricardo Stuckert/PR
Foto: Ricardo Stuckert/PR

 Foto: Aaron Lefler (via Unsplah)
Foto: Aaron Lefler (via Unsplah) Peter Jordan, influenciador do mundo geek, lamentou morte de José Santa Cruz – Foto: X
Peter Jordan, influenciador do mundo geek, lamentou morte de José Santa Cruz – Foto: X



 Foto: Reprodução
Foto: Reprodução
Comente aqui